当遇到宝宝腹泻、绿便、湿疹、呕吐等常见症状时,家长往往考虑单一对症处理,但是却忽略了宝宝有可能是乳蛋白过敏!如何科学判断乳蛋白过敏的症状?如何有效应对?把握核心3点就踏实了~
第一点:看仔细
辨认多样的过敏症状
乳蛋白过敏一般分为IgE介导、非IgE介导、IgE和非IgE混合介导3种,其症状和发作时间有一定差别。
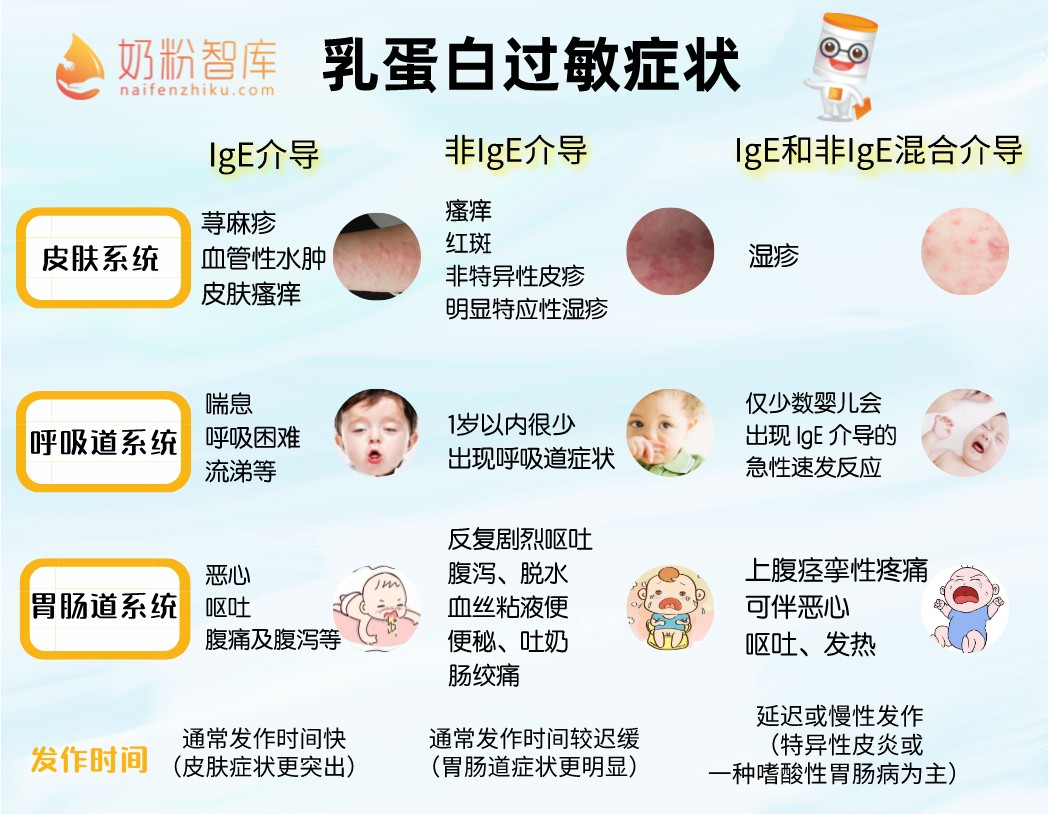
但是,不管是哪一种牛奶蛋白过敏类型,其症状种类都相对复杂,可同时涉及皮肤、胃肠道和呼吸道系统。仅凭单一症状难以判定为乳蛋白过敏:
宝宝湿疹引发原因可能是乳蛋白过敏,也可能是其他食物过敏、环境过热、微生物感染、动物皮毛、花粉、粉尘等引起;
宝宝只出现咳嗽、喘息等,很可能是流行性感冒或者鼻炎等引起;
宝宝只出现腹泻,还可能是吃坏东西、乳糖不耐受。
因此,当某一症状比较突出时,要观察是否伴有其他症状。如腹泻后还相继出现疹子更可能是乳蛋白过敏,而不是乳糖不耐受;如湿疹还伴有呼吸困难和血压下降甚至休克等呼吸道症状,很可能是牛奶蛋白过敏。
宝宝过敏症状识别只是初步判定,确切的检查才能让人放心,如果怀疑宝宝过敏了,需及时上医院进行检查。
第二点:查准确
食物回避+应激试验
当前,宝宝过敏检测主要有以下4种方法,包括食物回避+激发试验、血液免疫蛋白(IgE)检测、皮肤点刺、血常规(嗜酸性粒细胞比例)。每种检测方法各有特点,需注意:
①食物回避+激发试验准确性高,是确诊的“金标准”,但需要专业人士指导进行。怀疑宝宝对牛奶蛋白过敏,可在饮食中回避牛奶或奶制品2~4周并记录宝宝症状是否有改善;若孩子过敏症状明显改善,再在专业医生的指导下给宝宝进行口服牛奶激发试验。
②血液免疫蛋白(IgE)检测不适合1岁以内的宝宝,也不适合过敏症状短于6个月的宝宝。这是因为IgE要在体内达到一定浓度时才能检测出来,对于年龄小、过敏时间短的宝宝来说,血液免疫蛋白(IgE)检测的结果不一定准确,一般还需进一步诊断判别。
③皮肤点刺不适合5岁以下宝宝(比较痛),也不适合湿疹宝宝。因此,机体曾经对某种过敏原发生过严重过敏反应者(全身过敏反应、严重哮喘发作)或者有急性期的湿疹、皮炎和荨麻疹患儿(此时皮肤敏感,受外界刺激即会出现阳性反应,不利于诊断)不推荐。
④血常规(嗜酸性粒细胞比例)仅对诊断食物过敏具有提示和参考价值。当嗜酸性粒细胞占白细胞总数的比例5%~15%时提示过敏反应。
简单来说,如果宝宝能够在正规医院的专业医生指导下进行食物回避+激发试验,是宝宝确诊是否食物过敏的首选检测方法。
第三点:选对品
认准深度水解或氨基酸奶粉
对于纯母乳过敏的宝宝,调整乳母食物是关键,注意减少致敏性食物的摄入;对于奶粉喂养的宝宝,过敏检测结果可作为特殊医学用途配方食品的选择参考,一般而言:
重度乳蛋白过敏的宝宝,食用氨基酸特殊医学用途配方食品;
中度过敏的宝宝,根据实际情况食用氨基酸或深度水解蛋白特殊医学用途配方食品;
轻度过敏的宝宝,食用深度水解蛋白特殊医学用途配方食品;
轻微过敏(不带+号)或父母有过敏史而存在过敏风险的宝宝,食用乳蛋白部分水解特殊医学用途配方食品。
在选择特殊医学用途配方食品时最好遵医嘱。如果宝宝喝特配粉后,症状明显好转,并且已经持续3~6个月,那么从氨基酸配方奶粉→深度水解奶粉、深度水解奶粉→适度水解奶粉、适度水解奶粉→普通婴配粉的过程中,转奶时间尽量放缓,切勿操之过急。
以一天5顿奶为例,推荐采用混合转奶法,每顿转半勺,每3天增加半勺。具体步骤如下:
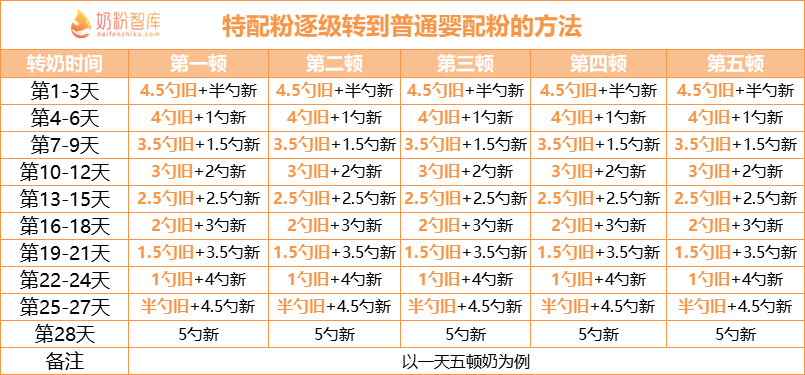
但要注意的是,如果转奶过程中又出现过敏轻微症状,属于正常现象,不要马上停止转奶,还可以继续转奶,但不要增加新奶粉的量,并延长观察时间,比如可以每5天增加半勺,帮助宝宝更好地适应新奶粉。
此外,日常生活还要注意饮食清淡,少给宝宝食用生冷食物刺激肠胃,也不要想当然以为宝宝没吃饱而过度喂养;保证宝宝充足的睡眠和适当的运动有助于增强消化能力和提升免疫力。
今天的文章就到这里啦,如果对乳蛋白过敏还有疑惑,一定要评论告诉我们哦~




